

Ciencia UNAM
¿Sientes que tu digestión cambió a partir de esa infección?
Por Pablo Thomas Dupont, Universidad Veracruzana*
¿Tuviste COVID-19, te recuperaste favorablemente, pero tienes la impresión de que a partir de esa infección ya nada es igual con tu digestión? ¿Has notado que, a pesar de llevar una dieta saludable, de la nada puedes presentar dolor y distensión abdominal, nausea, e incluso vómito y diarrea? Si este es tu caso, sigue leyendo, es probable que la COVID-19 haya modificado tu microbiota intestinal y que esa sea la razón por la cual tengas esos síntomas.
Hablemos de la COVID-19
Ya han pasado más de dos años desde que se reportó el primer caso de infección por el nuevo coronavirus denominado SARS-CoV-2 en la ciudad de Wuhan China, a esta enfermedad se le dio el nombre de COVID-19 (en inglés: coronavirus disease 19).
Lejos estábamos de imaginar que este virus se esparciría por todos los rincones del planeta y que modificaría considerablemente aquello que conocíamos como normalidad. La diseminación global de la COVID-19 ha cobrado la vida de millones de seres humanos, ha generado grandes pérdidas económicas y representa un reto para todos los sistemas de salud mundial.
Por si lo anterior fuera poco, un gran porcentaje de las personas recuperadas manifiestan problemas de salud persistentes incluso varios meses después de haber cursado con la infección por coronavirus.
Conociendo al enemigo
El SARS-CoV-2 no es el primer coronavirus del que se tenga registro; pertenece a la familia de los Coronaviridae, unos virus envueltos con forma de corona que contienen una sola cadena de material genético (RNA), necesaria para el ensamblaje de sus proteínas estructurales características que se designan con las letras S (glicoproteína en forma de pico o “spike”), E (proteína pequeña de la envoltura), M (proteína de la matriz) y N (fosfoproteína de la nucleocápside).
Algunos ejemplos son el SARS-CoV, causante del síndrome respiratorio agudo grave, y el MERS-CoV, que origina el síndrome respiratorio de Oriente Medio, descritos por primera vez en 2003 y 2012, respectivamente.
El SARS-CoV-2 utiliza su proteína S para unirse a una proteína presente en la superficie de nuestras células denominada receptor de la enzima convertidora de angiotensina 2 (ACE2 por sus siglas en inglés).
Este receptor de membrana se distribuye a lo largo de todo el organismo, siendo las células epiteliales del pulmón (neumocitos) y del intestino (enterocitos) las que lo expresan en mayor cantidad. Lo anterior explicaría porque los síntomas de la enfermedad se manifiestan principalmente en pulmones y en los intestinos.
La COVID-19 ha sido descrita como una enfermedad respiratoria aguda con un curso variable, siendo las infecciones asintomáticas y las formas leves de la enfermedad el 80% de los casos reportados.
Del 20% restante, alrededor del 15% de los pacientes desarrollan una enfermedad grave con complicaciones respiratorias que habitualmente necesitan apoyo de oxígeno y el 5% de los casos llegan a un estado crítico que requiere cuidados intensivos.
Es importante señalar que además de fiebre y síntomas respiratorios como tos, dolor de garganta, congestión o escurrimiento nasal, se han documentado manifestaciones gastrointestinales agudas como náuseas, vómito, malestar abdominal y diarrea, estos, se pueden presentar en alrededor del 20% de las personas como síntomas únicos o pueden preceder a los síntomas pulmonares clásicosde la COVID-19.
Las alteraciones de los sentidos del gusto (ageusia) y del olfato (anosmia) también son frecuentes.
COVID prolongado. Lo que resiste, persiste
Desde que la COVID-19 apareció en la escena mundial ha sorprendido a la comunidad científica por la amplia variedad de órganos que afecta y por la diversa cantidad de signos y síntomas que produce.
Al ser una enfermedad reciente, no es de extrañar que conforme pase el tiempo se tenga nueva información acerca de su evolución.
Hoy se sabe que personas que han sido infectadas con el SARS-CoV-2 pueden experimentar problemas de salud continuos, que pueden tener una duración de semanas, meses o incluso años.
Esta persistencia de síntomas y malestares han sido nombradas por los especialistas como “COVID prolongado”. No debe confundirse con la infección crónica de más de 14 días que experimentan algunos pacientes. El COVID prolongado puede presentarse no importando si el paciente cursó con una COVID-19 asintomática, leve o severa.
Los científicos atribuyen el origen de estos síntomas a la inflamación que produce nuestro sistema inmunológico con la finalidad de eliminar el virus. Sin embargo, si este proceso inflamatorio persiste por algún tiempo, es posible que se desencadene una inflamación generalizada o sistémica que pueda afectar de manera indirecta el correcto funcionamiento de órganos y tejidos sanos, provocando la aparición de síntomas varios meses después de la infección.
Dentro de los síntomas más frecuentes que las personas con COVID prolongado presentan, se encuentran aquellos relacionados con la afección de algunos sistemas importantes en nuestro cuerpo como el sistema nervioso, el sistema, el sistema respiratorio y el sistema gastrointestinal.
En lo que respecta a las secuelas gastrointestinales, estas suelen ser uno de los problemas más comunes por lo que los pacientes regresan a consulta con el especialista.
Algunos reportes recientes mencionan que alrededor de un 43.8% de los pacientes con COVID prolongado tenían síntomas gastrointestinales de nueva aparición entre los 3 y 6 meses después de presentar la COVID-19 .
Las manifestaciones clínicas pueden variar de persona a persona, sin embargo, entre las más comunes se encuentra la pérdida del apetito (24% de los pacientes), nauseas o reflujo gástrico (18% de los pacientes), episodios frecuentes de diarrea (15%) distensión abdominal (14%) y periodos de vómito (en un 9% de los casos).
Una de las posibles explicaciones a estos fenómenos es la evidencia que sugiere que la la microbiota intestinal de las personas infectadas con COVID-19 se altera dramáticamente.

Microbiota, los amigos invisibles
La microbiota intestinal es la comunidad de microorganismos vivos, principalmente bacterias, que habitan una amplia variedad áreas de nuestro cuerpo incluidos el tracto gastrointestinal (principalmente intestinos).
Existe una gran cantidad de estos microorganismo, se ha calculado que la densidad poblacional residente en el intestino de los mamíferos es incluso mayor de lo que se encuentra en el suelo, subsuelo y los océanos llegando a presentar cifras entre 1 billón y 100 billones de microorganismos con más de 1,100 especies que incluyen las nativas que colonizan permanentemente el tracto gastrointestinal, y una serie variable de microorganismos que solo lo hacen de manera transitoria.
En el adulto, alrededor del 87% de las bacterias intestinales pertenecen a dos grandes grupos: Firmicutes (64%) y Bacteroidetes (23%), otro 11% lo componen los grupos de las Proteobacterias y Actinobacterias y el porcentaje restante (2%) incluye otras especies de bacterias, hongos (levaduras), virus (bacteriófagos) y protistas (parásitos comensales) .
La clasificación arriba mencionada es meramente descriptiva, ya que, si bien es cierto que esas especies de bacterias se pueden observar en la mayoría de los individuos, existen subgrupos de estos microorganismos denominados cepas que pueden presentarse con porcentajes fluctuantes o estar ausentes entre individuos.
Estos cambios sutiles en la composición de la microbiota, es comparable con las huellas dactilares, es decir, el tipo y la cantidad de microorganismos es única en cada individuo. Lo anterior se debe en gran medida a factores ambientales como el tipo de dieta diaria, ingesta de fármacos, la ubicación geográfica, la edad, entre otros.
La importancia de la microbiota reside en su participación en múltiples funciones biológicas que ayudan en el correcto funcionamiento de nuestro organismo.
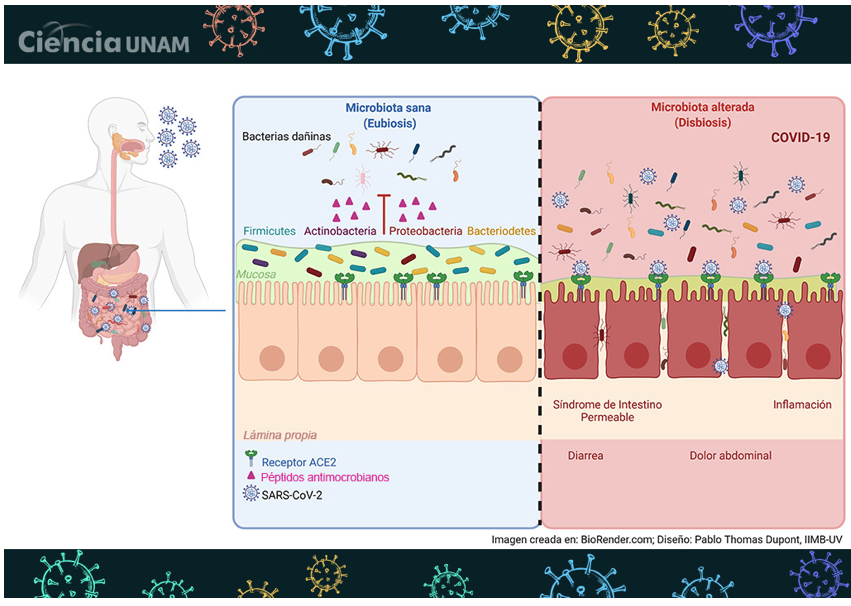
Una microbiota sana, denominada eubiosis, contribuye a la proliferación y diferenciación del epitelio intestinal, así como el desarrollo y modulación del sistema inmunológico, ayuda a prevenir la invasión de agentes infecciosos o el sobrecrecimiento de especies residentes con potencial patógeno.
Además posee la capacidad de descomponer carbohidratos y proteínas indigeribles para nosotros, participan en la recuperación de energía en forma de ácidos grasos de cadena corta, la biosíntesis de vitaminas, la absorción de calcio y hierro en el colon.
Es tal la influencia de la microbiota en nuestra salud, que cuando su composición y funcionamiento se alteran (fenómeno conocido como disbiosis) se puede asociar a un amplio número de enfermedades.
COVID prolongado, su impacto en la composición de la microbiota intestinal
Particularmente en la infección por COVID-19, se ha observado cambios en la microbiota, en donde las bacterias que contribuyen a la eubiosis disminuyen en número, permitiendo el aumento de patógenos oportunistas.
Esto se ha podido determinar al comparar la microbiota de personas sanas y personas infectadas por SARS-CoV-2.
La disbiosis de la microbiota persiste incluso después de haberse eliminado la infección por SARS-CoV-2.
Las circunstancias para el desarrollo de COVID prolongado no son claras, pero se cree que las disbiosis de la microbiota tiene un papel principal.
Diversos estudios han demostrado que un gran porcentaje de personas que cursaron con la enfermedad, presentaron COVID prolongado 6 meses después de haber resuelto la infección, y al examinar la microbiota de estos individuos, se determinó que era substancialmente diferente en diversidad y número al ser comparadas con las de personas sanas.
También se ha establecido la asociación entre la composición de la microbiota y los síntomas del COVID prolongado en el tracto gastrointestinal.
Algunos reportes recientes mencionan que alrededor de un 43.8% de los pacientes con COVID prolongado presentaban síntomas gastrointestinales nuevos entre los 3 y 6 meses después de presentar la enfermedad.
Las manifestaciones clínicas pueden variar de persona a persona, sin embargo, entre las más comunes se encuentra la pérdida del apetito en un 24% de los pacientes, nauseas o reflujo gástrico en un 18%, episodios frecuentes de diarrea en 15%, distensión abdominal en un 14% y periodos de vómito en un 9% de los casos.
Se cree que la presencia y persistencia de estos síntomas gastrointestinales se puede deber a la disbiosis de la microbiota, la cual puede deberse al daño que la infección por SARS-CoV-2 provoca a las células epiteliales de la mucosa gástrica y la destrucción de las uniones estrechas en las células del intestino, lo que permite la circulación de microorganismos que pueden causar inflamación sistémica e infección.
Por otra parte, el manejo empírico de pacientes con antibióticos de amplio espectro ha mostrado efectos negativos en la diversidad de la microbiota intestinal.
La buena noticia es, que a pesar que la COVID-19 puede alterar nuestra microbiota, los investigadores y proveedores de salud cada vez descubren más formas de restaurar la eubiosis y terminar con los síntomas desagradables ocasionados por la infección y quizás un día no muy lejano, al conocer detalladamente como interactuamos con nuestra microbiota, podamos incluso prevenir el COVID prolongado.







